Доклад на Четвертой научно-практической конференции
"Диагностика и лечение нарушений регуляции
сердечно-сосудистой системы".
Москва, Главный клинический госпиталя МВД РФ, 20 марта 2002 г.
Рогоза А.Н., Певзнер А.В., Трипотень М.И., Хеймец Г.И.,
Скоморохов А.А. (Медиком МТД), Вершута Е.В., Кучинская Е.А., Атьков О.Ю.
НИИ Кардиологии им. А.Л.Мясникова РКНПК МЗ РФ
Вестминстерский протокол (широко применялся и применяется в настоящее время).
По протоколу показаниями к назначению длительной пассивной ортостатической пробы больным с рецидивирующими синкопальными состояниями неясного генеза являются:
Противопоказаниями к проведению данного исследования служили:
1) прогрессирующая коронарная недостаточность;
2) нарушения ритма сердца высоких градаций;
3) нарушения мозгового кровообращения;
4) выраженная дыхательная недостаточность;
5) тромбофлебит;
6) острые инфекционные заболевания;
7) отрицательное отношение пациента к исследованию.
Длительная пассивная ортостатическая проба проводится в утренние часы (между 9 и 12 час), на фоне отмены медикаментозных препаратов. Регистрация основных параметров (ЧСС и АД) должна выполняться в исходном состоянии не менее 5 минут. При проведении пробы измерения должны выполняться каждые 5 минут, а при появлении признаков развития синкопе - с максимальной частотой для АД, ЭКГ регистрируется непрерывно
ДПОП проводится на специальном поворотном столе, который должен обеспечивать скорость поворота не менее 4 град. в секунду, т.е. время поворота стола от 0 до 80 град. И от 80 град. до горизонтального положения не должно превышать 25 с. Рекомендуемый угол поворота стола составляет 60 град. Меньшие значения угла приводят, по данным авторов, к потере чувствительности пробы. Углы более 60 градусов авторами не применялись, из-за опасения увеличить частоту индуцирования вазовагального синкопе у здоровых людей. Однако позднее было показано, что увеличение угла поворота от 60° до 80° снижает специфичность теста незначительно (6).
Исходно применяли два основных способа поддержки: опора пациента ногами на подножку и "вывешивание" пациента сидя на специальном седле без опоры ног. Однако Fitzpatrick показал, что последний способ снижает специфичность ДПОП (6). Этот метод не получил широкого распространения.
Поскольку большое влияние на результат проведения пассивной ортопробы имеет ее длительность, Вестминстерский протокол рекомендует выбирать время экспозиции пациента под углом 60 град. около 45 мин. Оно было оценено как среднее время возникновения синкопе в проведенных исследованиях (25 минут) + два стандартных отклонения (10). При этом чувствительность Вестминстерского протокола была оценена как 75%, специфичность - 93%.
Введение потенцирующих лекарственных препаратов (изопротеренола, нитроглицерина) повышает чувствительность пробы, но снижает ее специфичность.
Результат пробы считается положительным при развитии синкопального или пресинкопального состояния. Если достигнута заданная продолжительность исследования, а синкопальное (пресинкопальное) состояние не удается индуцировать, результат пробы считается отрицательным.
Проводились исследования по выработке оптимальной дозы потенцирующих развитие вазовагальных синкопе препаратов (изопротеренола, нитроглицерина (НГ)), и способов их введения.
В 1989 году Almquist and Waxman использовали внутривенное введение изопротеренола во время ортостатической пробы. После 10 минут ортостаза, пациента возвращали в горизонтальное положение (если не наблюдалось положительной реакции) и вводили инфузионно изопротеренол с начальной скоростью 1мг/мин. После устойчивого увеличения ЧСС пациента снова переводили в ортостаз. Этот маневр был повторен с увеличением скорости до 5 мг/мин. По этому протоколу 9 из 11 пациентов с идиопатическими синкопальными состояниями в анамнезе дали положительную реакцию на тилт-тест (специфичность 89%).
В 1992 году Kapoor et al. использовали внутривенное введение изопротеренола в увеличивающейся дозе от 1 до 5 мг/мин, без возврата пациента в горизонтальное положение, при угле наклона стола 80°. Но специфичность данного исследования была низка - между 45% и 65%.
В 1994 году Raviele предложил использовать нитроглицерин внутривенно. Было показано, что 21 из 40 пациентов с синкопе в анамнезе имели положительный ответ на ортостатическую пробу при специфичности 92%. Вместе с тем 10 пациентов из 40 (25%) показали прогрессирующее снижение АД без снижения ЧСС. Данный ответ был расценен, как преувеличенный, из-за чрезмерного гипотензивного эффекта препарата.
Ранее эта лаборатория использовала сублингвальный прием нитроглицерина в дозе 300 мг после 45 минут ортостаза, если не наблюдалась положительная реакция. При этом был получен 51% положительных ответов при специфичности 94%.
При сравнении изопротеренола и нитроглицерина показан более слабый эффект последнего. Значение продолжительности безмедикаментозной (drug-free) стадии была оценена в исследовании Bartoletti et al. При сравнение протоколов с 45 и 5 минутами ортостаза до начала введения ЛП последний показал существенное снижение в числе положительных ответов.
С 1999 года некоторые исследователи предлагают использовать сокращенный протокол (Итальянский): 400 мг нитроглицерина сублингвально после 20 минут ортостаза. Объединенные данные трех исследований с использованием этого протокола у 304 пациентов, показали 69% положительных ответов при 62% положительных ответов в трех других исследованиях, где использовался ранее описанный протокол с безмедикаментозной стадией длительностью 45 минут. В этом исследовании специфичность осталась высока - 94% (7).
Рекомендации относительно других препаратов для увеличения чувствительности ДПОП, включая изосорбид динитрат, эдрофониум, кломипрамин и аденозин, находятся в стадии разработки.
В 1996 году Американское общество Кардиологов выработало рекомендации по диагностике и лечению пациентов с идиопатическими синкопальными состояниями и представило свой протокол ведения длительной пассивной ортостатической пробы, которые были уточнены на профильной конференции и опубликованы в Am.J.Card. в 1999 г.
Общие требования к условиям проведения пробы, показания и противопоказания в основном остались без изменений. Однако добавлена возможность проведение пробы больным с выявленными структурными нарушениями в сердце, при условии отрицательного результата ЭФИ. Молодым пациентам, имеющим длительный продромальный период с характерной картиной головокружения, гипергидроза, тошноты возможна постановка диагноза без ДПОП.
ДПОП предполагается проводить в 2 стадии: длительный период ортостаза безмедикаментозная (drug-free) стадия, далее более короткий период после введения провоцирующего лекарственного препарата. Отмечается, что максимум информации можно извлечь уже на безмедикаментозной фазе (40-50% пациентов в этой фазе дают положительную реакцию).
Предлагается использовать непрерывную регистрацию не только ЭКГ, ЧСС, но и АД (beat-to- beat), так как измерение АД с двухминутными интервалами не обеспечивает достаточной оперативности при развитии синкопе.
Рекомендованный угол наклона стола - от 60° до 80°, с опорой пациента на подставку. Как уже упоминалось, разница в чувствительности и специфичности теста при этих углах незначительна.
При отрицательном результате 45 мин безмедикаментозной стадии пробы, пациента возвращают в горизонтальное положение и вводят провоцирующий препарат. Предлагается использовать изопротеренол или нитроглицерин. После этого пациента возвращают в ортостаз (вторая фаза исследования).
НГ принимается сублингвально в дозе 400 мг, и далее проба продолжается 20 минут или до наступления синкопального состояния.
Изопротеренол вводят внутривенно в дозе 1-2 мг/мин. После устойчивого увеличения ЧСС на 20-25% относительно исходного значения, больного переводят в наклонное положение на время до 15 мин.
Решение об использовании потенцирующих лекарственных препаратов зависит от цели исследования. Проблема заключается в снижении специфичности пробы при использовании провоцирующих синкопе препаратов, когда проба уже не может являться "золотым стандартом" в выявлении лиц, склонных к вазовагальным синкопе. Оценка ложно положительных заключений по итогам ДПОП, рассчитанная из числа здоровых лиц, давших положительный ответ на ортопробу, составила для безмедикаментозной стадии 5-15%, при использовании низких доз изопротеренола или нитроглицерина 15-25%, при использовании высоких доз изопротеренола количество таких случаев возрастает до 50%.
Классификация результатов пробы проводится по схеме R.Sutton (10).
При положительном результате принимается решение о варианте ответа.
1. Дисавтономный (дисвегетативный, вегетативная несостоятельность). Синкопе предшествует прогрессирующее снижение АД при стабильной или незначительно увеличивающейся ЧСС. Ответ демонстрирует неспособность ССС адаптироваться к гемодинамическому стрессу при переходе в вертикальное положение.
2. Синдром постуральной ортостатической тахикардии СПОТ (POTS). Существенное увеличение ЧСС уже на ранней стадии пробы, часто сопровождающееся прогрессивным снижением АД и резкой гипотензией при синкопе. У некоторых пациентов максимальная ЧСС наблюдается непосредственно перед синкопе, у других ЧСС несколько снижается к этому моменту.
Предлагается выделять также отдельно пациентов с кардиохронотропной несостоятельностью. Их характеризует крайне незначительное увеличение ЧСС при пробе - менее 5 уд./мин. Давление стабильно в ходе пробы и резко падает в момент развития синкопе.
В остальных случаях принимается, что вариант синкопе вазовагальный с триггерным механизмом в виде рефлекса Бецольда-Яриша. При этом уточняются типы и подтипы ответа.
Смешанный (тип 1). После поворота наблюдается адекватное возрастание ЧСС и незначительное увеличение АД. В течение пробы АД стабильно, ЧСС может несколько увеличиться.При синкопе регистрируется брадикардия до 40 уд./мин длительностью не менее 10 с, но ей предшествует гипотензия (снижение САД до 80 мм рт.ст.).
Кардиоингибиторный (тип 2). Характеризуется значительной брадикардией (снижение ЧСС до 40 уд./мин в течение не менее 10 с) или асистолией (длительность паузы не менее 3 с).
Подтип 2А - АД может быть нестабильным и в момент синкопального эпизода снижается до начала снижения ЧСС.
Подтип 2 B - АД снижается одновременно с существенным снижением ЧСС и/или асистолией.
Вазодепрессорный (тип 3). После поворота адекватное увеличение ЧСС. При развитии синкопе наблюдается гипотензия при незначительном (менее 10%) снижении или даже росте ЧСС.
В 2001 году выработаны и опубликованы рекомендации Европейского Общества Кардиологов по диагностике и лечению синкопальных состояний.
В этом документе для пациентов с идиопатическими синкопальными состояниями предложен план обследования, включающий два этапа.
На первом этапе (начальная оценка) предлагается тщательный сбор анамнестических данных с расспросом самого больного об обстоятельствах возникновения обморока, о начале атаки, о постсинкопальном периоде, с расспросом свидетелей самого синкопального состояния. Лабораторные исследования должны быть направлены на выявление возможного снижения ОЦК, метаболических, гормональных нарушений. Если эти данные, физикальный осмотр, результаты ЭКГ-12 не позволили установить причину обмороков, переходят ко второму этапу обследования, финальным исследованием которого является длительная пассивная ортостатическая проба.
II этап обследования:
ДПОП показана:
Рекомендации протокола ведения ортостатической пробы.
1. Минимальное время начального горизонтального положения пациента до поворота должно составлять 20 мин.
2. Угол наклона стола выбирается между 60° - 70°.
3. Время экспозиции drug-free стадии от 20 до 45 мин.
4. Предлагается использовать внутривенное введение изопротеринола или сублингвальный прием нитроглицерина для медикаментозной провокации, если результат drug-free фазы - отрицательный. Продолжительность этой стадии 15-20 мин.
5. Изопротеринол вводят в возрастающей дозе 1-3 мг/мин до увеличения ЧСС на 20-25% относительно исходного значения без возврата пациента в горизонтальное введение.
6. Для нитроглицерина фиксированная доза 400 мг (спрей) также в ортостазе.
7. ДПОП считается завершенной, если индуцировано синкопальное состояние, или истекло время фазы лекарственной провокации.
Тип1. Смешанный
В момент развития синкопального состояния ЧСС снижается, но частота сокращений желудочка не падает ниже 40 уд./мин, а если и падает то кратковременно (не более 10 с). Может наблюдаться асистолия, но длительность паузы не должна превышать 3 с. Снижение АД предшествует снижению ЧСС.
Тип 2 А. Кардиоингибиторный без асистолии
Брадикардия ниже 40 уд./мин продолжительностью более 10 с, но асистолии более 3 с не наблюдается. Снижение АД предшествует урежению ЧСС.
Тип 2В. Кардиоингибиторный с асистолией
При синкопе наблюдается асистолия более 3 с. Падение АД одновременно или до снижения ЧСС.
Тип 3. Вазодепрессорный
В момент обморока ЧСС не снижается более чем на 10% от максимального значения.
Исключение 1. Хронотропная несостоятельность. Не наблюдается значимого увеличения ЧСС (прирост менее 10% от ЧСС до поворота) при ортопробе.
Исключение 2. Чрезмерный рост ЧСС. Чрезмерный рост ЧСС в начале перехода в вертикальное положение и поддержание высоких (более 130 уд./мин) значений ЧСС до синкопе.
Для корректной классификации синкопального состояния, проба должна быть прервана при потере сознания с одновременной утратой постурального тонуса. Преждевременное и отсроченное окончание пробы соответственно недооценивает и переоценивает кардиоингибиторный вариант синкопального состояния. Однако соглашение в этом вопросе выработать не удалось, и многое врачи считают устойчивое снижение АД достаточным для прекращения пробы.
Отмечают два классических варианта, по которым развивается синкопальная реакция. В первом случае происходит быстрая и полная рефлекторная адаптация к вертикальному положению, в результате чего стабилизируется АД и ЧСС (нормальная барорефлекторная функция), но затем следует быстрое начало вазовагальной реакции. Это происходит в случае "гиперчувствительности" вегетативной системы.
Как правило, этот вариант реакции демонстрируют молодые, внешне здоровые люди, имеющие длительную историю заболевания. Часто первый синкопальный приступ возникает еще в подростковом возрасте.
Во втором случае быстрой рефлекторной адаптации не происходит, и прогрессивное снижение АД и ЧСС можно наблюдать еще до появления остальных симптомов. Причина заключается в неспособности вегетативной нервной системы быстро перестроиться - ее "гипочувствительность".
Этот вариант характерен для пожилых пациентов с комплексом сопутствующих заболеваний. История заболевания короткая, всего несколько синкопальных эпизодов.
В отделе Новых Методов Диагностики, совместно с отделом Клинической Электрофизиологии НИИ Кардиологии им. А.Л.Мясникова РКНПК МЗ РФ длительная пассивная ортопроба проводится с 1994 года.
На первом этапе для контроля центральной гемодинамики использовали измерение АД по Короткову, тетраполярную грудную реограмму и ЭКГ с регистрацией на электрокардиографе "Мингограф-34". Биосигналы записывались каждые 3 минуты.
После проведения исследования проводилась обработка зарегистрированных на бумажном носителе сигналов, определялись и вносились в персональный компьютер основные значения, необходимые для оценки величины УО и других показателей центральной гемодинамики. Вторичная обработка биосигналов и получение результатов проводилась с помощью электронных таблиц и занимала 2-3 часа.
На втором этапе исследования использовали монитор параметров центральной гемодинамики РПЦ-01 "МЕДАС". Он выполнен в виде приставки (измерительного реопреобразователя), которая подключалась к последовательному порту персонального компьютера и с помощью программного обеспечения "РЕОДИН" позволяла контролировать основные гемодинамические показатели, усредненные за 10 с регистрации. Это дало возможность оперативного контроля гемодинамики пациента. Измерения проводились в полуавтоматическом режиме, т.е. регистрация, обработка результатов и их индикация на экране монитора компьютера происходили после команды оператора.
Однако синкопальное состояние зачастую развивается за очень короткое время (мене 10 с), в связи с чем, нами было сформулировано требование оперативного контроля основных гемодинамических параметров в покардиоцикловом режиме (режиме beat-to-beat).
Такой контроль стал возможен с появлением нового класса компьютеризированных реографических комплексов, позволяющих значительно уменьшить габариты приборов, при одновременном увеличении количества каналов измерения и повышении качества регистрации и обработки сигналов. Эти приборы работают под управлением программного обеспечения в среде Windows 95, 98 и требуют для своего нормального функционирования персональные компьютеры не хуже Celeron 433, (RAM 64Mb, HDD 6 Gb) и, как правило, наличия у них USB контроллера.
Третий этап исследований начался в конце 1998 года с использованием прибора для оперативного контроля основных гемодинамических параметров в покардиоцикловом режиме (в режиме beat-to-beat) - реографа-полианализатора для комплексного исследования параметров кровообращения РГПА- 6/12 с программным обеспечением "РЕАН-ПОЛИ", разработанного и выпускаемого в настоящее время НПКФ "МЕДИКОМ МТД" (г. Таганрог).
Исследования проводятся по протоколу, аналогичному Вестминстерскому.
Показаниями для проведения длительной пассивной ортостатической пробы являются:
1) уточнение генеза рецидивирующих синкопальных и пресинкопальных приступов неясной этиологии;
2) контроль эффективности терапии или имплантированного искусственного водителя ритма у пациентов с ранее наблюдавшимися синкопальными состояниями.
Если проведенное в стенах Института обследование, включавшее в себя: - клинический осмотр;
не определило генез синкопальных приступов, больному проводится ДПОП с непрерывным неинвазивным мониторированием показателей гемодинамики в сочетании с электроэнцефалографией (ЭЭГ).
Противопоказаниями для проведения этого исследования служат:
Пациента заранее знакомят с методикой проведения исследования, чтобы исключить выраженные проявление тревожности, проводят разъясняющее собеседование, по итогам которого больному предлагается ознакомиться и подписать "протокол информированного согласия больного на проведение длительной пассивной ортостатической пробы", разработанный в Отделе Клинической Электрофизиологии НИИ Кардиологии им. А.Л.Мясникова РКНПК МЗ РФ и, принятый этическим комитетом института в 2000 году.
Проба проводится в утренние часы (с 10 до 12 час), натощак и на фоне отмены всех кардиоактивных и психотропных препаратов, как минимум за 5 периодов их полувыведения.
При поведении теста регистрируются следующие биосигналы:
Планируется дополнить число регистрируемых биосигналов сигналом кожногальванического рефлекса и датчика локальной температуры тела, так в ряде публикаций сообщается о том, что перед возникновением синкопа локальная температура тела повышается.
После наложения необходимых электродов и датчиков пациент укладывается на ортостатический стол и фиксируется ремнями безопасности. В компьютер вносятся необходимые данные о пациенте, проводится настройка систем контроля и пробные регистрации биосигналов, с целью проверки качества наложения электродов и датчиков.
Первоначально, в течение 15 минут, при горизонтальном положении пациента проводятся измерения и регистрация фоновых значений показателей для оперативного контроля. Затем производится перевод больного в вертикальное положение (+ 60°) за 20-30 сек (ортостаз) с опорой на подставку. В этом положении обследуемого непрерывно, в реальном масштабе времени производится контроль основных показателей состояния ССС (ЧСС, УОС, ОПСС, АД) в автоматическом режиме, в течение 45 мин, или до развития синкопального состояния. АД измеряется традиционным способом по методу Короткова в исходном состоянии 1 раз в 2-3 минуты, при перевороте стола и сразу после перехода в вертикальное положение с максимальной частотой, в вертикальном положении 1 раз в 2 минуты или чаще при необходимости (например, при появлении предвестников синкопе).
С учетом недостатков такого способа измерения АД (в некоторых случаях трудно зафиксировать момент начала снижения АД, и соответственно, классифицировать тип вазовагального обморока) планируется использование прибора для непрерывного контроля АД.
Критериями прекращения пробы (переворота в горизонтальное положение) являются:
1) развитие синкопального или пресинкопального состояния, причем в этом случае результат пробы считается положительным;
2) появление симптомов снижения мозгового кровотока (головокружение, нарушение зрения, тошнота, рвота) или нарушения функций других органов, выраженных сильнее, чем в ситуациях, являющихся поводом для обследования;
3) достижение заданной продолжительности исследования.
Если не удается индуцировать синкопальное (пресинкопальное) состояние, результат пробы считается отрицательным.
В случае если время пробы истекло, но появлялись явные клинические признаки возможного развития синкопе, время экспозиции увеличивается на 3-5 минут до появления приступа потери сознания или до стабилизации состояния больного.
После перевода больного в горизонтальное положение, в течение 5 - 10 мин продолжается регистрация данных вплоть до полного восстановления параметров гемодинамики.
Ранее применялся и более агрессивный вариант пробы с "вывешиванием" пациента на велосипедном седле, при этом угол наклона стола выбирался 80° и время экспозиции 30 мин. Но сейчас мы отошли от этого алгоритма, пациент чувствовал себя некомфортно, что мешало следовать выбранному протоколу. В настоящее время мы полностью перешли на методику с опорой пациента ногами на подножку. Медикаментозную провокацию с внутривенным введением изопротеренола или сублингвальным приемом НГ с целью индукции обмороков мы стараемся не использовать. Положительным моментом является то, что она повышает чувствительность метода в среднем на 14% (данные лабораторий, в которых используют фармакологическую провокацию, 6,8). Ее отрицательными факторами являются: снижение специфичности результатов исследования (в среднем на 15-25%) и побочные действия препаратов (возможные провокация нарушений ритма сердца и коронарной недостаточности - при введении изопротеренола, выраженные головные боли - т.н. эффект первой дозы, при приеме НГ).
Однако мы считаем целесообразным проведение фармакологической провокации, в случае если результат пассивной фазы отрицательный у пациентов с высокой частотой возникновения синкопальных или пресинкопальных состояний (чаще 2 раз в месяц), с высоким риском получения травм, с синкопе, по описанию похожем на классический вариант вазовагального обморока.
В последнее время при исследовании мы используем дополнительные факторы провокации спонтанных обмороков. Например, если обмороки закономерно возникают при венепункции, больному при отрицательном результате первого этапа пробы производят указанную манипуляцию.
Для проведения ортостатической пробы используется следующее оборудование:
По итогам проведения длительной пассивной ортостатической пробы в историю болезни пациента вносится заключение.
1) должен быть приемлем для пациентов ростом до 200 см и весом до 130 кг.
2) должен обеспечивать поворот от (-20° до +80°) за время не более 30 с возможностью фиксации стола в ряде промежуточных положений (20°,45°,60°,80°).
3) Стол должен быть оборудован упором для ног, подножкой для облегчения подъема на стол и ремнями безопасности.
Если результат пробы положительный, т.е. в ходе выполнения пробы удалось индуцировать синкопальное (или пресинкопальное) состояние, то в историю болезни записывается заключения, в которое отражаются:
Кроме того, к заключению прилагается протокол проведения пробы, в котором содержатся тренды основных контролируемых показателей в исходном состоянии и при перевороте в вертикальное положение, тренды этих же показателей перед синкопальным состоянием, во время обморока и после перевода пациента обратно в горизонтальное положение. Дополнительно к трендам прилагаются распечатки оригинальных биосигналов в моменты и периоды времени, интересующие лечащего врача, такие как периоды нарушения ритма сердца и проводимости, асистолии, периоды эпилептиформной активности и т.п.
В случае отрицательного результата пробы (в ходе пробы не индуцировано синкопальное состояние) в историю болезни вносится вариант заключения, включающий в себя описание режимов проведенной пробы (угол поворота, время экспозиции в вертикальном положении, способ опоры пациента) и результат в виде показателей, характеризующих максимальные и минимальные значения показателей гемодинамики в ходе пробы, и их значения в конце пробы.
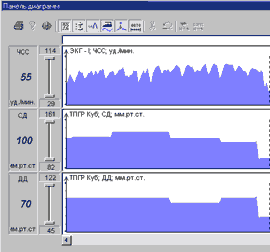
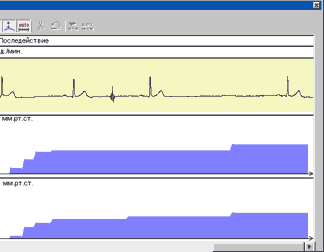
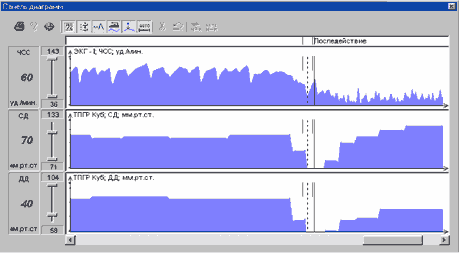
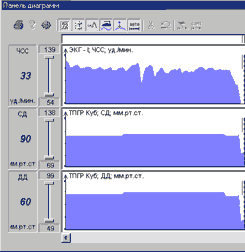
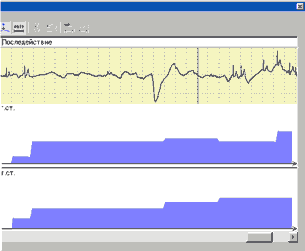
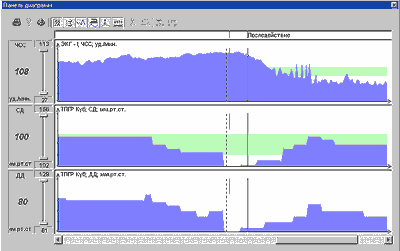
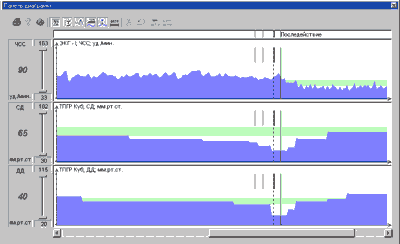
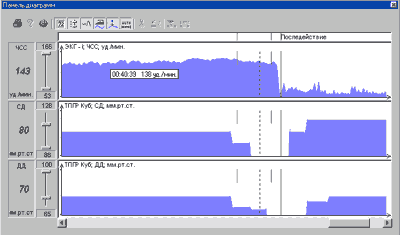
Примеры различных вариантов реакции гемодинамики при ДПОП приведены на рис. 1-5.
В настоящее время выполнено 153 пробы. Состав группы обследованных - 91 мужчина и 62 женщины, возраст от 13 до 76 лет.
Проба с углом разворота 60 град. выполнена у 85 человек и 80 град. у 68 человек. Частота индукций синкопе в обеих группах составила около 50%. В нашей категории больных чаще наблюдался вазодепрессорный (N=29) и смешанный (N=25) типы реакций гемодинамики при вазовагальных синкопе. ЭЭГ при пробе выполнена у 85 пациентов (индукция 41 синкопе), при этом эпилептоидные проявления выявлены у 4 пациентов (10% от числа положительных проб).
Представленный обзор показывает, что пока еще не выработан единый протокол проведения длительной пассивной ортостатической пробы, хотя по ключевым пунктам североамериканские и европейские алгоритмы мало отличаются друг от друга. Наша практика показывает, что уточнений требует вопрос показаний для медикаментозных провокации синкопе.
Не надо забывать и о новой классификации вазовагальных обмороков, предложенной в 2000-2001 г. Разделение их на подтипы всегда было достаточно условно, и, по-видимому, более важно обеспечить разграничение вазовагальные синкопе от приступов потери сознания, обусловленных вегетативной недостаточностью, дифференцировать судорожный тип обморока. Совершенствование инструментального обеспечения исследования должно быть направлено на четкое разграничение Кардиоингибиторного и Смешанный типа вазовагального синкопе.
В настоящее время группа экспертов из ведущих медицинских учреждений С.-Петербурга, Москвы и других городов России ведет подготовку рекомендаций по диагностике и лечению синкопальных состояний в основу которых положены рекомендации Европейского Общества Кардиологов 2001 г и отечественный опыт в данном направлении.
1. Гуков А.О., Жданов А.М. Синдром каротидного синуса и вазовагальные синкопе. По материалам II научно-практической конференции "Клинические и физиологические аспекты ортостатических расстройств". 2000 г.
2. Ерохина Л.Г. Клиника и лечение синкопальных состояний при некоторых формах церебральной и соматической патологии. Методические рекомендации. М. РГМУ 1993.
3. Реушкин В.Н., Реушкина Г.Д., Николаев Д.В., Королев А.Л. Методологические основы изучения ортостатической неустойчивости. По материалам II научно-практической конференции "Клинические и физиологические аспекты ортостатических расстройств". 2000 г.
4. Реушкин В.Н., Реушкина Г.Д. Возможность использования тетраполярной реографии при ортостатических воздействиях для оценки гемодинамического статуса организма.
5. Рогоза А.Н., Хеймец Г.И., Певзнер А.В. Ключевые факторы неустойчивости системы кровообращения при ортостатических пробах - возможности объективного анализа.
6. Bloomfield D.M., MD, Sutton R. DSc Med. Indicatious, Methodology and Classification of Result of Tilt - Table Testing. Excerpta Medica, Inc. Am. J. Cardiol. 1999; 84: 10Q - 19Q.
7. M. Brignole, P. Alboni, D. Benditt, A. Fitzpatrick, W. Kapoor, R.A. Kenny, A. Raviele, R. Sutton, G. Theodorakis, W. Wieling. Task Force Report. Guidelines on management (diagnosis and treatment) of syncope. European Heart Journal, 2001; 22: 1256 - 1306.
8. Fitzpatrick A.P., MD, MRCP, et al. Methodology of Head - Up Tilt Testing in patient with unexplained syncope. JACC, 1991; 17: 125 - 130.
9. Grubb B.B., MD. Patophysiology and differential diagnosis of Neurocardiogenic Syncope. Am. J. Cardiol. 1999; 84: 3Q - 9Q.
10. Sutton R., Bloomfield D. Indications, methodology and classiffication of results of tilt-table testing. Am. J. Cardiol. 1999; 84: 10Q - 19Q.
11. Калиниченко В.В. Динамика ортостатической устойчивости космонавтов после полетов продолжительностью от 2 до 63 дней. Космич.биология и авиакосмич. медицина, 1977, май-июнь, 11(3), 31-37.
 Назад к тексту
Назад к тексту
 |
 |
 |
 |
 Назад к тексту
Назад к тексту
| Написать письмо в офис фирмы. Ваши комментарии вебмастеру сайта. | © 1997-2004 Медиком МТД Все права защищены. |